Stijve grote teen bij het lopen
Wat is de lange buigpees van de grote teen?
Een pees is het uiteinde van een spier dat aanhecht op het bot dat die spier moet bewegen. Ongeveer de helft van de voetspieren bevinden zich in de kuit. De kuitspieren veranderen aan de achterzijde van de enkel in pezen. Die pezen lopen van daar uit verder door de voet naar voren. Aan de achterzijde van de enkel bevinden zich een aantal pezen, waaronder de pees van de spier die de grote teen kan doen buigen, de zogenaamde ‘flexor hallucis longus’, dat is latijn voor ‘lange buigpees van de grote teen’.
De lange buigpees (de flexor hallucis longus) van de grote teen is één van de kuitspieren en loopt via de kuit naar de achterzijde van het binnenste enkelbotje, langs de voetboog tot aan de onderzijde van het laatste kootje van de grote teen. De pees moet bij het verloop vanaf de kuit naar de voet dus bij de enkel een bocht van bijna 90 graden maken. Als u met de voet plat op de grond staat, wordt de pees meer aangespannen dan wanneer u zit en de voet ontspannen naar beneden hangt. Als u staat kan de gespannen lange buigpees in sommige gevallen verhinderen dat de grote teen soepel omhoog kan worden bewogen. De grote teen is in die gevallen dus alleen stijf wanneer de voet loodrecht op het onderbeen staat, zoals bij staan en lopen. Dit noemen we een ‘functionele hallux limitus’. De grote teen is dan dus niet echt verstijfd, alleen in een bepaalde stand van de enkel.
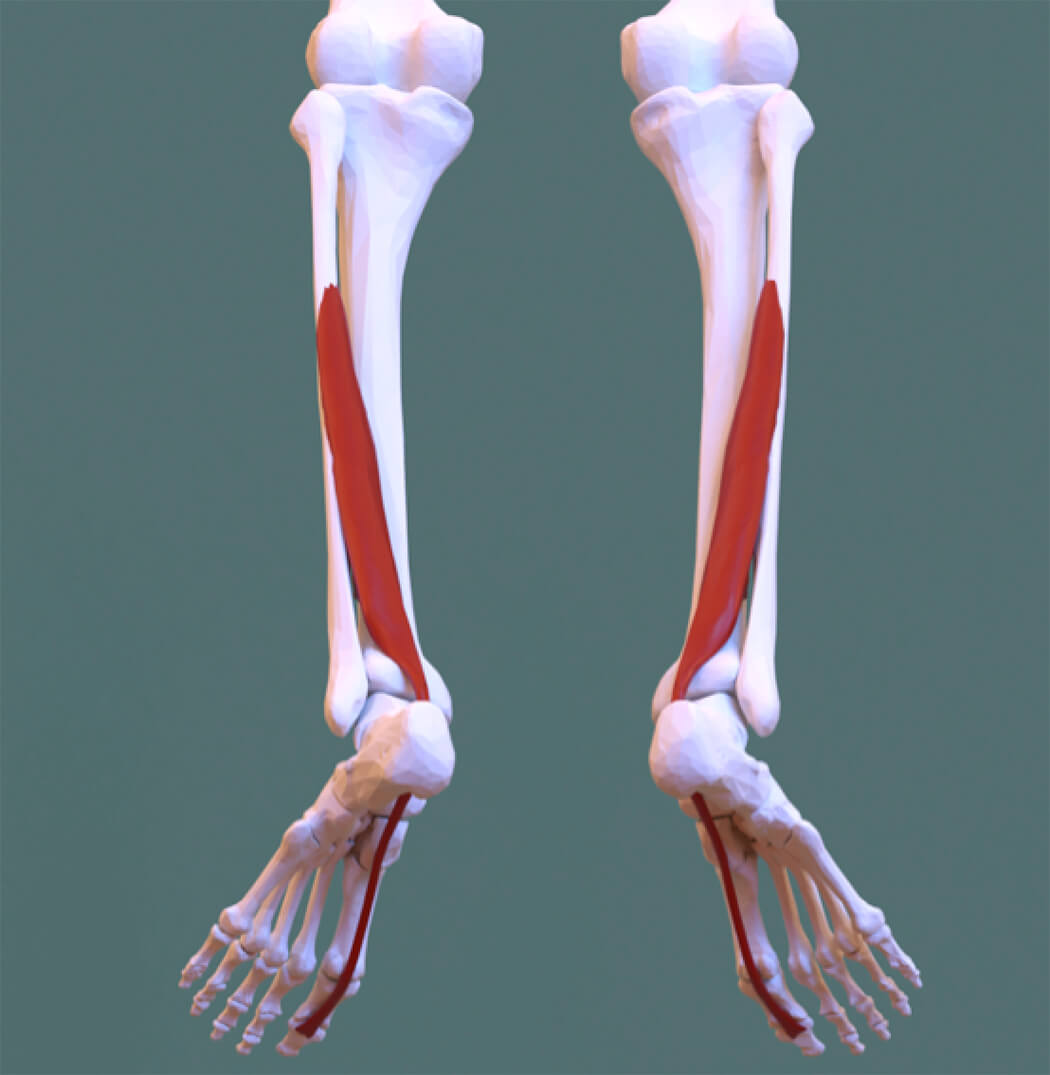
De lange buigspier van de grote teen loopt aan de achterzijde van het onderbeen, vanaf het kuitbeen vaan de binnenzijde van de enkel.
Over deze voetklacht
Hoe ontwikkelen we een stijve grote teen?
Tijdens het lopen landt u eerst met de hiel op de grond. Vervolgens zet u uw midden en voorvoet op de grond. Zodra uw voet plat op de grond staat, beweegt uw achtervoet/hiel weer van de grond af. Om uw hiel te kunnen heffen, moet u uw grote teen omhoog buigen. Dit wordt ‘de afwikkeling’ van de voet genoemd. Normaliter wikkelen we dus af over onze grote teen. Om goed af te wikkelen moet het grote teengewricht goed naar boven kunnen worden gebogen (dit heet dorsaalflexie). Het grote teengewricht kan echter verstijven (vaak wanneer we ouder worden), dan wordt het afwikkelen dus moeilijker. Een stijve grote teen heet in het medisch jargon hallux limitus of hallux rigidus.
Een stijve grote teen kan zich ontwikkelen door slijtage (artrose) van het grote teengewricht, of door een te strakke buigpees van de grote teen. Door een stijf grote teen gewricht kan de voet niet meer normaal worden afgewikkeld en verandert het looppatroon. We gaan dan meer over de buitenkant van de voet afwikkelen. Hierdoor kunnen pijnklachten ontstaan aan de buitenkant van de (voor)voet en enkel, maar ook aan de hiel, of knie en heup.
Stijve grote teen door een te strakke buigpees
Precies op de plaats waar de lange buigpees die scherpe bocht moet maken aan de binnenzijde van de enkel, bevindt zich een smalle tunnel waar de pees door heen moet. Deze tunnel heet de tarsale tunnel. De pees moet soepel door deze nauwe tunnel heen kunnen glijden om de grote teen ongestoord op en neer te kunnen laten bewegen (zoals nodig is bij het lopen). Soms wordt de beweging van de pees echter verstoort in de tarsale tunnel. Dit kan allerlei oorzaken hebben.
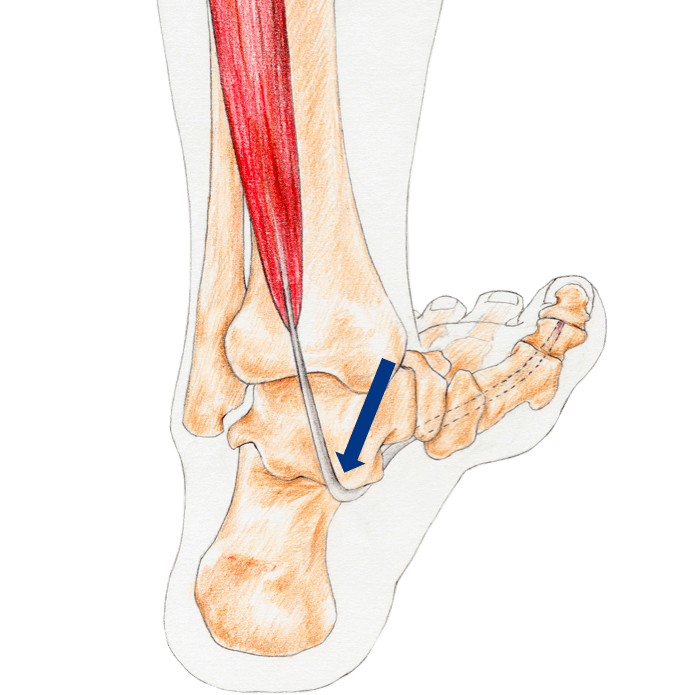
Tijdens het lopen (en daarmee het omhoog bewegen van de grote teen) moet de pees naar beneden door de tarsale tunnel glijden, het dikke gedeelte van de spier schuift dan naar beneden, richting de tarsale tunnel.
Voorbeeld van een functionele hallux limitus
Dit is een voorbeeld van een functionele hallux limitus. Als de voet belast wordt, gaat wel het voorste teenkootje omhoog, maar is er geen beweging in het grote teen gewricht.
Hoe ontstaat een te strakke buigpees?
Er zijn diverse (vaak aangeboren) anatomische varianten achter in de enkel die zorgen voor een te strakke lange buigpees van de grote teen, namelijk:
Te dikke pees
Bij sommige mensen is de buigpees erg dik aangelegd en past daardoor niet door het nauwe tunneltje achter in de enkel waar de pees doorheen moet lopen. Als er ter hoogte van het tunneltje nog veel spierweefsel aan de pees vast zit, glijdt de pees niet gemakkelijk door het tunneltje.
Maar de buigpees kan ook dik zijn geworden door overbelasting, door bijvoorbeeld fanatiek te sporten met een doorgezakte (plat)voet. Bij een doorgezakte voet is de weg die de lange buigpees moet afleggen naar de grote teen langer geworden. De pees wordt hierdoor als het ware voortdurend ‘overrekt’. Daardoor kan de lange buigpees langzaam steeds iets dikker worden. Als er door een dikke buigpees klachten ontwikkelen, beginnen die meestal zo rond of na het 20e levensjaar.
Te nauwe tunnel achter in de enkel
Soms wordt de beweging van de pees verstoort in de tarsale tunnel. Die tunnel is soms zo nauw aangelegd dat de pees er niet goed (meer) doorheen kan glijden. De pees gaat dan zo stroef door de tarsale tunnel dat er littekenweefsel en vochtophopingen door kunnen ontstaan. Hierdoor kunnen pijnklachten die in de loop van de tijd langzaam kunnen toenemen.
Andere ‘bouw’ van de enkel
Niet iedereen heeft dezelfde voeten en enkels. Iedereen heeft een net iets andere bouw van het skelet en de spieren. Dat geeft over het algemeen geen problemen. Maar als iemand bijvoorbeeld niet één, maar twee lange buigpezen voor de grote teen heeft, dan kan het moeilijker zijn om beide pezen tezamen door de (nauwe) tarsale tunnel te laten glijden. Ook andere pezen van de voet zijn soms dubbel aangelegd.
Als de botten van de binnenenkel groot zijn uitgevallen op de plaats waar de lange buigpees van de grote teen langs moet glijden, kan dit ook een lastige obstructie geven.
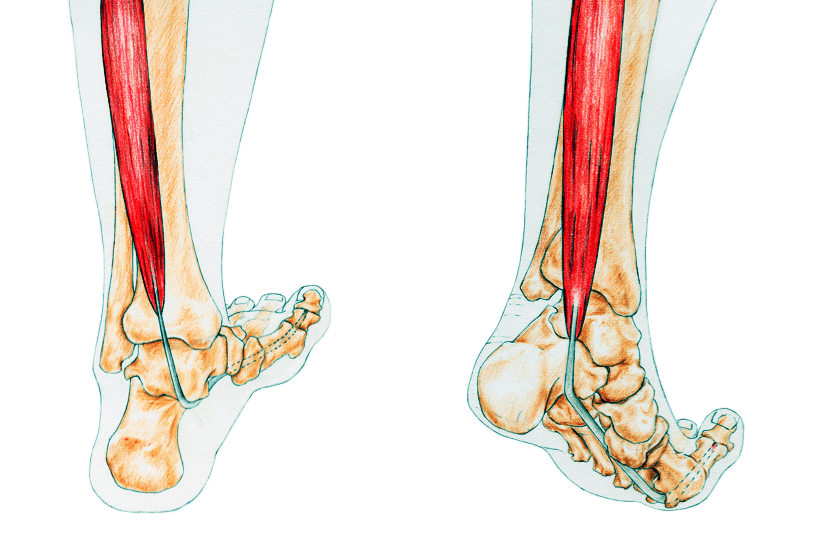
Er bevindt zich een uitstekend stukje bot aan de achterzijde van het sprongbeen (dit is het bot van de enkel wat het scheenbeen verbindt met de voet). De buigpees moet om dit stukje bot heen lopen en moet als het botje te groot is, hierdoor ‘een omweg’ maken. Als er hard aan de pees wordt getrokken om de pees toch door de tunnel te krijgen, verandert de structuur van de pees bij de overgang van de pees naar de spier. Dit noemen we ‘vervetting’ (dit is de gele structuur).
Breuk
Als er een fractuur ter hoogte van de binnenenkel is ontstaan kan de anatomie zo veranderd zijn dat het verloop van de buigpees wordt verstoord.
Bij (ballet)dansers kan er door overstrekking van de voet en enkel soms een klein stukje bot achter in de enkel afbreken (het zgn. os trigonum). Daar kan dan er na verloop van tijd zoveel littekenweefsel omheen ontstaan waardoor de buigpees van de grote teen niet meer goed kan glijden in de tarsale tunnel.
Welke klachten geeft een strakke buigpees?
Er kunnen heel verschillende (voet)klachten ontstaan als de lange buigpees van de grote teen ergens rondom de enkel niet meer goed heen en weer kan glijden. Door een (relatief) stijve grote teen kan meestal niet normaal worden afgewikkeld en daar moet het hele lichaam zich wat op aanpassen. De heup, knie en enkel worden vaak wat meer gebogen en het bekken wordt wat meer naar achteren gekanteld. Een functionele hallux limitus kan dus invloed hebben op de houding van het hele onderlichaam!
Het kan soms lastig zijn de klachten van een functionele hallux limitus goed te duiden. Het kan moeilijk zijn wáár de pijn precies in de voet (of onderbeen) zit. Het is vaak lastig om de pijn met één vinger aan te wijzen.
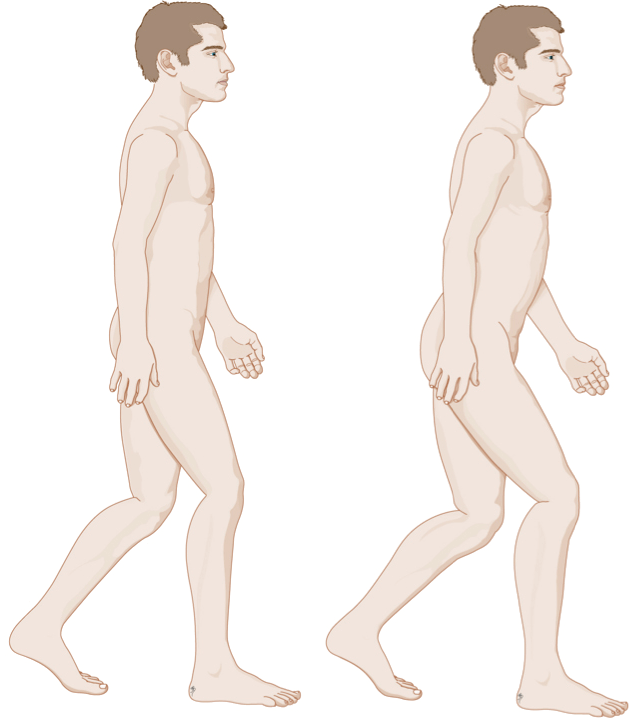
De man op de linker tekening loopt met een soepel grote teengewricht. De man op de rechter tekening daarentegen heeft een functionele hallux limitus, hierdoor loopt hij met een iets meer gebogen heup, knie en enkel.
Hieronder volgt een overzicht over de verschillende mogelijke klachten die een te strakke buigpees kunnen geven:
- Pijnlijke grote teen
- Pijnlijke sesambeentjes
- Pijnklachten aan de voorvoet
- Pijnklachten aan de buitenzijde van de enkel
- Tarsaal-tunnelsyndroom
- Hielpijn door onbekende oorzaak
Pijnlijke grote teen
Bij iedere stap die we maken moet de grote teen omhoog bewegen. Dit omhoog bewegen van de grote teen in de afzetfase wordt de afwikkeling genoemd. Wanneer de lange buigpees van de grote teen te strak gespannen staat, kan de grote teen niet goed omhoog worden bewogen. Hierdoor ontstaat frictie in het grote teen gewricht wat op den duur kan leiden tot slijtage van het kraakbeen (dit heet ook wel artrose).
Met name bij jonge mensen met pijnklachten van de grote teen kan het verstandig zijn om te (laten) onderzoeken of de buigpees van de grote teen misschien te strak staat. Het is een vrij eenvoudige test die u bij uzelf (thuis) kunt uitvoeren. Als deze te strakke buigpees op tijd wordt behandeld, zou dit mogelijk klachten op latere leeftijd kunnen doen voorkomen.
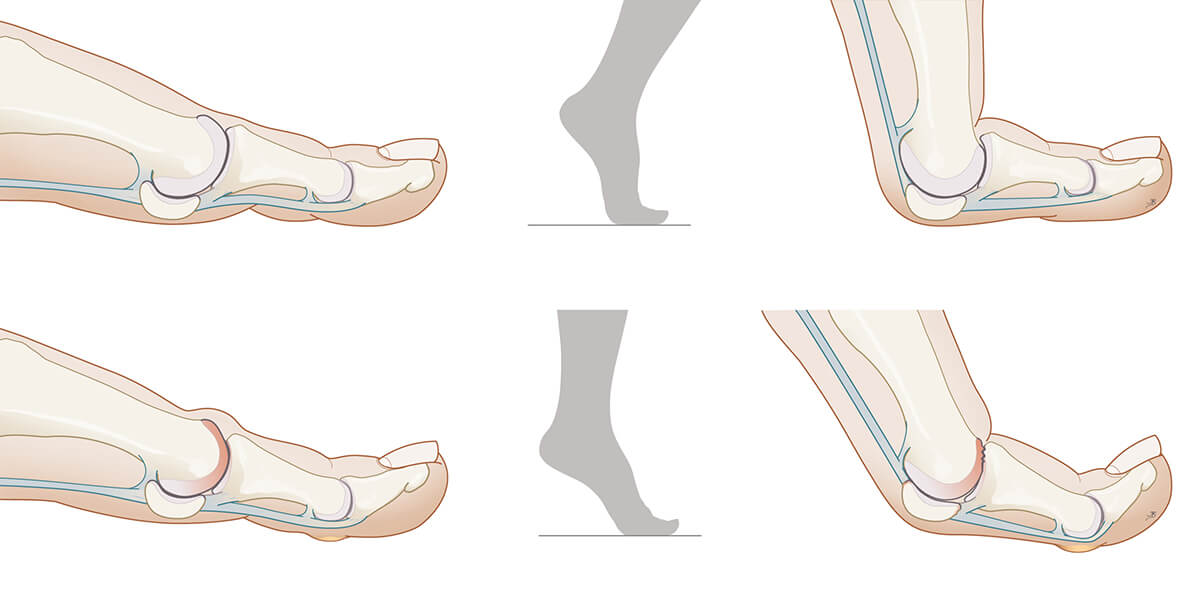
Boven: Is een voorbeeld gezonde, normale voet. De grote teen buigt soepel in het MTP I gewricht. Als de voet wordt opgetild, blijft de teen plat op de grond. De druk op het kraakbeen van het gewricht is nergens te hoog.
Onder: Dit is een voorbeeld van een te strakke grote teen buigpees. De grote teen kan hierdoor in stand wat minder ver omhoog worden bewogen. Om de stijfheid van het MTP I te compenseren, buigt het voorste teengewricht wat verder omhoog, we noemen dit een ‘jubelstand’ van de grote teen.
Pijnlijke sesambeentjes
Aan de onderzijde van het grote teen gewricht bevinden zich twee kleine botjes, de zogenaamde sesambeentjes. Ze functioneren op dezelfde manier als je knieschijf, en werken als een hefboom, waardoor er minder kracht nodig is om de grote teen te bewegen.
Wanneer de lange buigpees van de grote teen te strak staat, wordt er harder aan de sesambeentjes getrokken. Door een te strakke buigpees kan een (steriele) ontsteking van de sesambeentjes ontstaan (dit heet sesamoïditis) of krijgen de sesambeentjes te weinig bloed. Bij pijnklachten van de sesambeentjes is het daarom met name bij jonge mensen belangrijk om te controleren of er sprake is van een functionele hallux limitus. Deze test kunt u bij uzelf thuis uitvoeren.
Pijnklachten aan de voorvoet
Iemand die zijn grote teen niet meer goed omhoog kan buigen, gaat vaak ter compensatie wat meer over de buitenkant van de voet lopen. De buitenkant van de voet wordt dan meer belast en hierdoor kunnen weer nieuwe klachten ontstaan. Voorbeelden daarvan zijn pijn aan de buitenkant van de voorvoet (tailors bunion) of pijn onder de bal van de voorvoet. Ook kunnen er door een verminderd evenwicht van de voet kromme tenen ontstaan.
Pijnklachten aan de buitenzijde van de enkel
Een stijve grote teen kan gevolgen hebben voor de hele bewegingsketen van de voet, enkel en onderbeen. De normale, verende beweging van de voet bij het lopen wordt verstoord en de druk wordt niet meer gelijkmatig over de voet verdeeld en meestal neemt de belasting aan de buitenzijde van de voet toe. Er kunnen dan pijnklachten ontstaan aan de buitenzijde van de enkel en voet, zoals pijn ter hoogte van de pezen aan de buitenzijde van de enkel: de peroneuspezen.
Tarsaal-tunnelsyndroom
Als de buigpees van de grote teen door afknelling dikker wordt, of als er te veel littekenweefsel of te veel vocht om de pees heen gevormd wordt, kan dit tegen de zenuw drukken die vlak langs de buigpees loopt. Zenuwen zijn heel kwetsbaar en kunnen niet goed tegen druk- en trekkrachten. Als een zenuw bekneld wordt, kan dit tintelingen, pijn en gevoelsstoornissen geven. Als de zenuw aan de binnenzijde van de enkel (die zenuw heet nervus tibialis posterior) bekneld wordt, noemen we dat een tarsaal-tunnelsyndroom. Patiënten met klachten door een tarsaal-tunnelsyndroom vinden het vaak het moeilijk om de klachten te beschrijven. De meest voorkomende klacht van een tarsaal-tunnelsyndroom is een brandende, stekende of tintelende pijn en/of doofheid van de voetzool, maar soms ook alleen onder de hiel.
Hielpijn door onbekende oorzaak
Niet alle hielpijn ontstaat door een hielspoor of fasciitis plantaris. Wanneer er bij hielpijnklachten echografisch geen hielspoor of verdikking van het peesblad gevonden wordt, of wanneer geen enkele therapie helpt om de hielklachten te verminderen, dan is het verstandig om te laten onderzoeken of er een afwijking aan de buigpees van de grote teen bestaat die de klachten kan veroorzaken.
In het Hielpijncentrum kunnen de echografisten u daarop een antwoord op geven. Zij kunnen met behulp van de echo kijken of de lange buigpees van de grote teen vastloopt in de enkel en druk uitoefent op de zenuw die naar het hielbeen loopt.
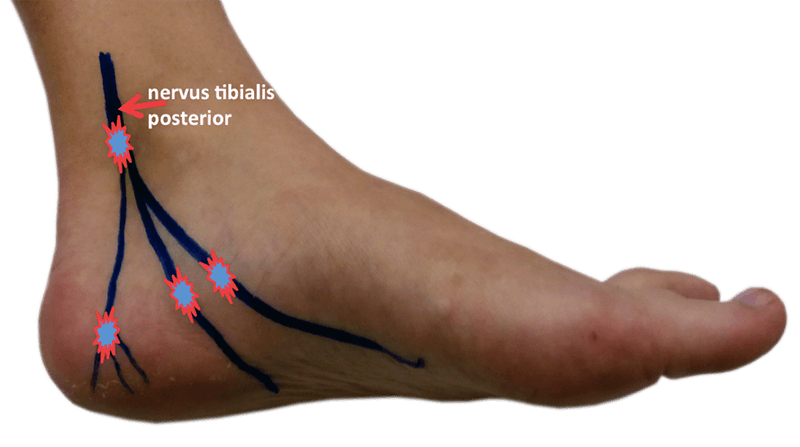
Bij de hiel splits een zenuw, de nervus tibialis posterior, zich in meerdere zenuwtakjes. Bij een functionele hallux limitus kan dit zenuwtakje geïrriteerd raken en hielpijnklachten geven. Deze pijn kan zelfs uitstralen naar de tenen.
Hoe herkent de specialist een probleem met de lange buigpees?
Uw specialist herkent een functionele hallux limitus door middel van het lichamelijk onderzoek, echografisch onderzoek en een eventuele röntgenfoto of MRI-scan.
Lees hieronder meer over de verschillende lichamelijke en beeldvormende onderzoeken.
Lichamelijk onderzoek
Uw specialist kan het volgende lichamelijk onderzoek uitvoeren:
- Test van de lange buigpees van de grote teen;
- Met behulp van een zogenaamde voetspiegel kan worden beoordeeld welke delen van de voetzool meer of minder belast worden;
- Er zal worden gekeken naar eeltplekken onder de voet (plaats en ernst);
- De aanwezigheid van een jubelteen zal worden beoordeeld;
- Er zal worden geïnspecteerd of er een zwelling aanwezig is aan de bovenzijde van het gewricht van de grote teen;
- Regelmatig bestaat er een hamerteen (kromme teen) naast de grote teen (de tweede teen).
Test van de lange buigpees
De test van de lange buigpees van de grote teen bestaat uit twee delen:
- De grote teen wordt omhoog geduwd terwijl de enkel naar beneden is gebogen. De grote teen kan dan normaal naar boven bewogen worden, ook bij een functionele hallux limitus.
- Hierna wordt de enkel zoveel mogelijk in 90 graden ten opzichte van het onderbeen gezet, dus in een stand zoals wanneer u staat op de voet. Dan wordt opnieuw geprobeerd de grote teen omhoog te duwen. Als het dan niet meer mogelijk is om de grote teen omhoog te bewegen, is er sprake van een functionele hallux limitus.
Daarnaast kan tijdens het lopen beoordeeld worden of de voet normaal wordt afgewikkeld.
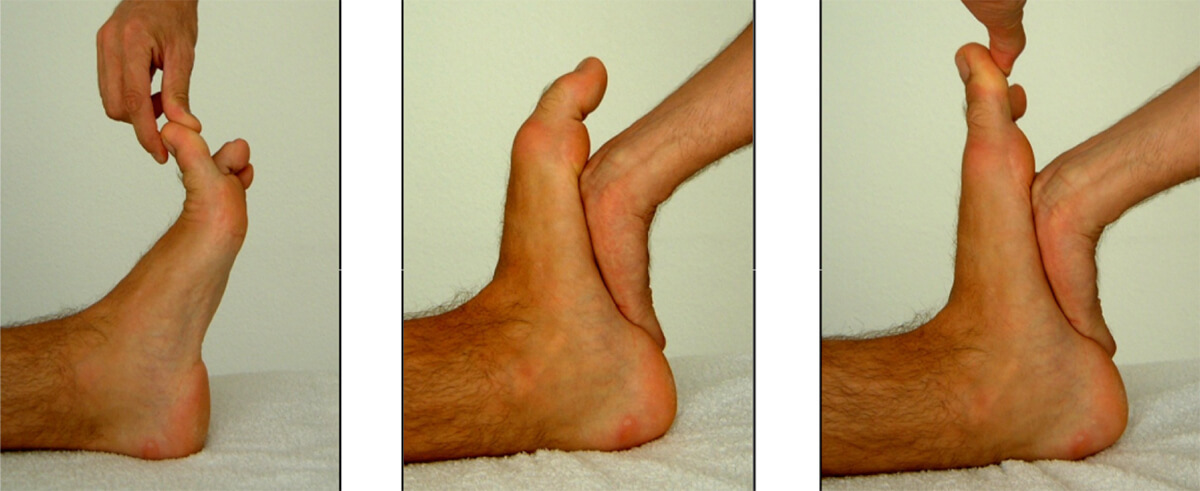
Linker foto: De enkel hangt ontspannen iets naar beneden, het gewricht van de grote teen is normaal bewegelijk. Middelste foto: De voet wordt omhoog gedrukt, de enkel moet omhoog buigen. Rechter foto: De teen wordt naar de neus toe geduwd. Indien dit niet lukt (zoals in het voorbeeld) is er sprake van een functionele hallux limitus.
Windas mechanisme
Door het windas mechanisme wordt de boog aan de binnenzijde van uw voet hoger als u de grote teen omhoog buigt. Door een goed functionerend windas mechanisme wordt de voet meer gelijkmatig belast en gaat het lopen flexibel. Als de pees van de lange teenbuiger erg strak staat, verliest de voet haar windas mechanisme.

De bovenste foto laat een normale voet zien met de teen op de grond, en de onderste foto laat een normaal windas mechanisme zien. Bij het normale windas mechanisme wordt de voet iets korter en hoger wanneer de teen omhoog buigt.
Voetspiegel
Met behulp van de voetspiegel is de druk onder de voet te zien en kan beoordeeld worden hoe de voet belast wordt.
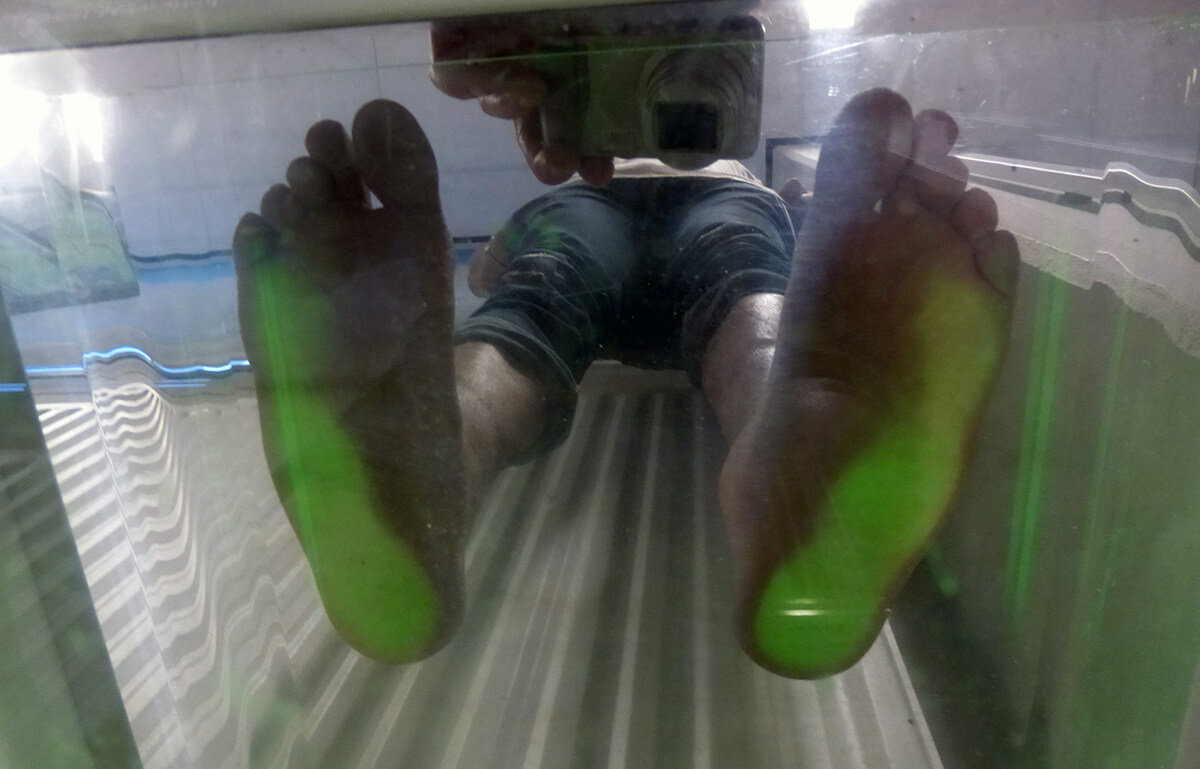
Dit is een voorbeeld van een voetspiegel waar de belasting van de voet op wordt gecontroleerd. In dit geval wordt alleen de buitenkant van de voet goed belast (het gedeelte dat groen kleurt).
Eeltvorming
Aan de eeltvorming op de voetzool kan beoordeeld worden op welk deel van de voetzool de meeste druk bestaat.
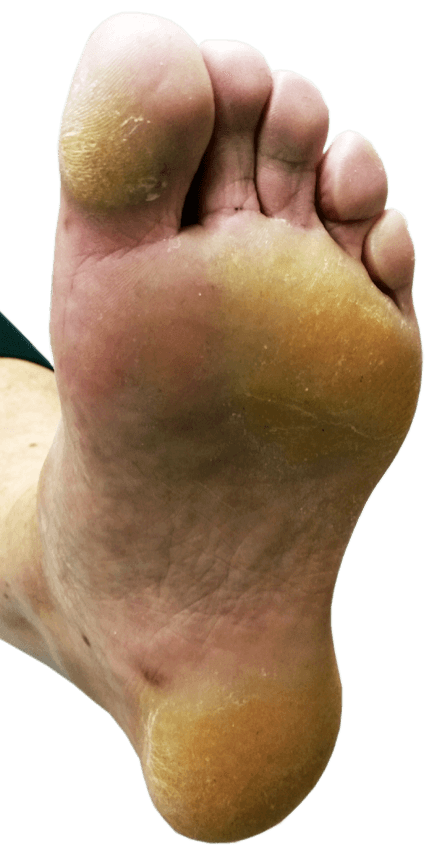
Bij een functionele hallux limitus is er vaak onder het grote teengewricht weinig eeltvorming en juist veel eelt aan de onderkant van de grote teen zelf.
Jubelteen
Als het grote teen gewricht stijf is, staat het laatste kootje van de grote teen vaak omhoog, de zogenaamde ‘jubelteen’. Dit is een compensatie van het stijve teengewricht.
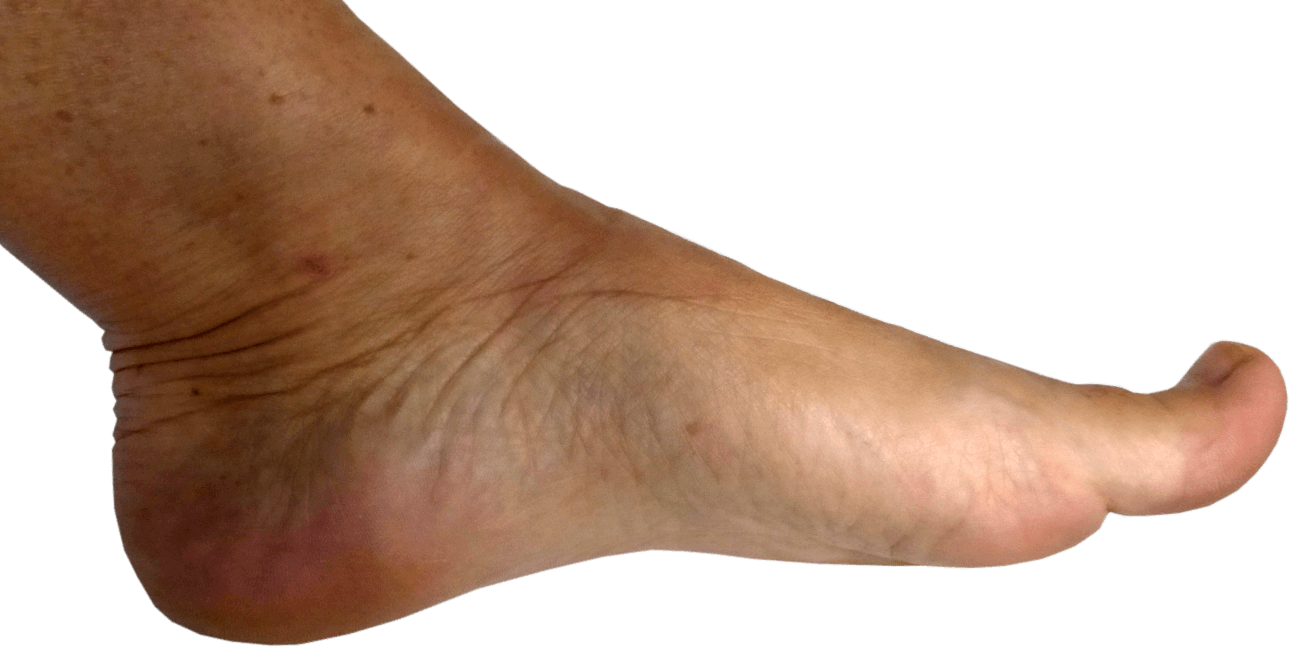
Bij een functionele hallux limitus staat het laatste kootje vaak omhoog
Bult op teengewricht
Soms is er een verdikking aan de bovenkant van het grote teen gewricht zichtbaar, de zogenaamde dorsale bunion.
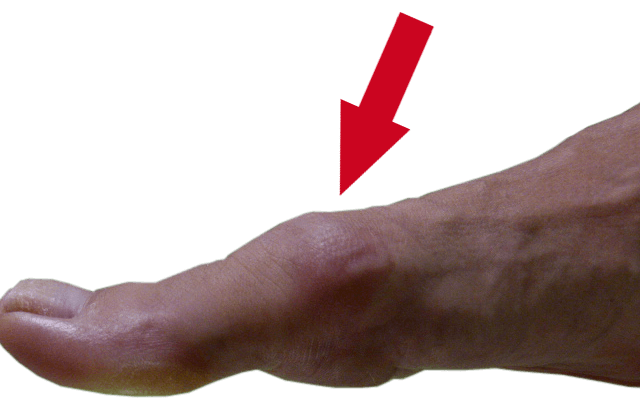
Zwelling op de bovenkant van het grote teengewricht
Beeldvormende technieken
Uw specialist kan de volgende beeldvormende technieken gebruiken om de te strakke buigpees te herkennen:
Röntgenfoto
Bij uw poliklinische bezoek zal ook vaak een röntgenfoto worden gemaakt. Deze wordt gemaakt terwijl u uw voet belast. Op een röntgenfoto worden vooral botten in beeld gebracht. Pezen zijn dus niet te zien op een röntgenfoto.
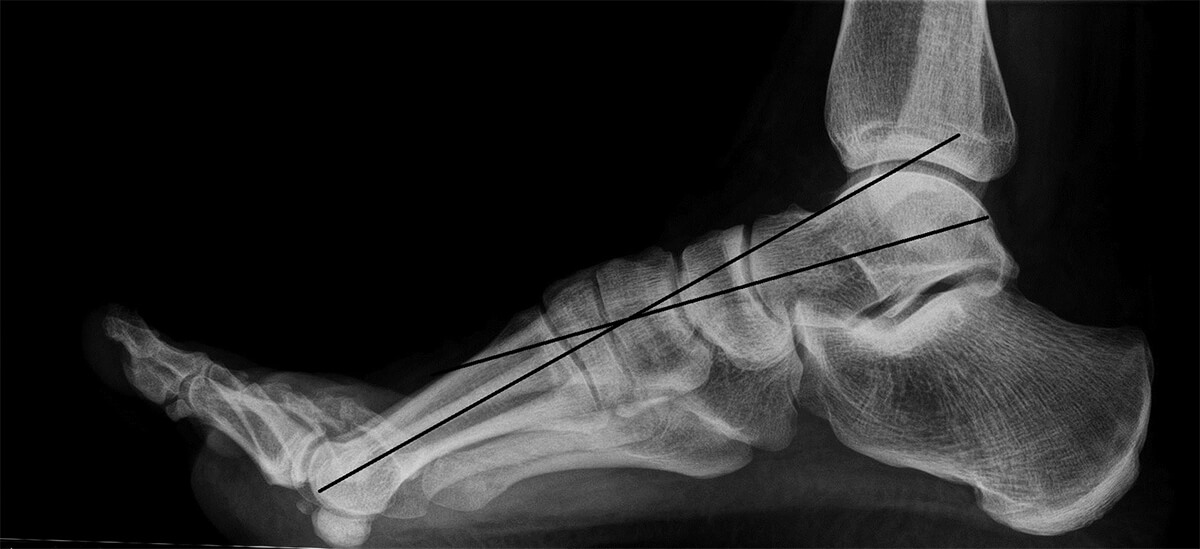
Toch zijn er bij een functionele hallux limitus soms wel afwijkingen aan de botten zichtbaar. Zo staat het eerste middenvoetsbeentje van de grote teen vaak wat hoger dan de andere middenvoetsbeentjes (zie foto). En soms is een afwijkende vorm te zien van het sprongbeen, aan de achterzijde van de enkel.
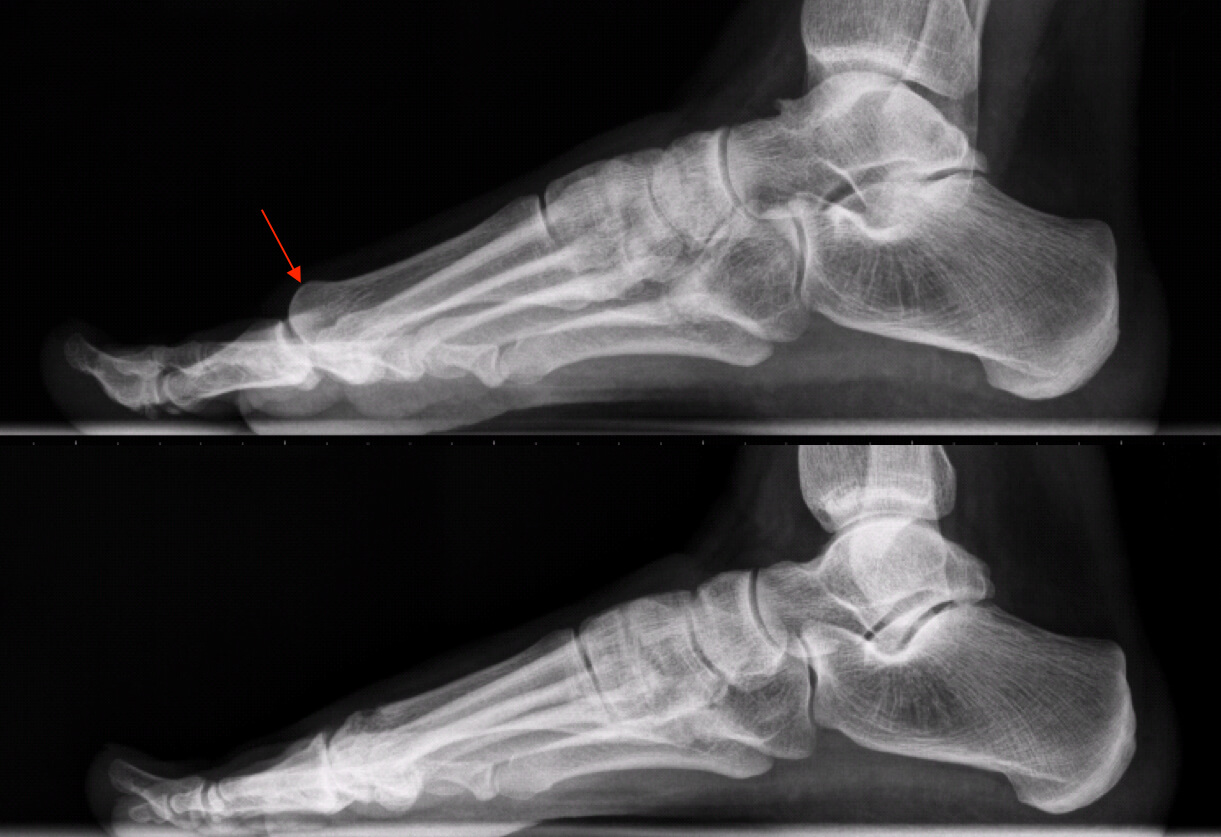
Bij de bovenste voet staat het middenvoetsbeentje van de grote teen (pijl) hoger dan de andere middenvoetsbeentjes, bij de onderste voet heeft het eerste middenvoetsbeentje een normale positie
Bij een jong persoon is er bij een functionele hallux limitus op de röntgenfoto meestal nog geen slijtage van het grote teengewricht zichtbaar.
Echo
Er kan tevens een echo van uw enkel gemaakt worden. Het voordeel van een echo is dat met dit onderzoek de pezen en zenuwen erg goed in beeld kunnen worden gebracht. Het is daarbij ook een dynamisch onderzoek; door de grote teen tijdens het onderzoek te bewegen, worden eventuele afwijkingen gemakkelijker en sneller zichtbaar. Dit is echter geen gemakkelijk onderzoek en kan alleen uitgevoerd worden door een gespecialiseerde en ervaren echografist. Anders bestaat de kans dat de echografist de afwijking mist.
MRI-scan
Vaak is er ook een MRI-scan nodig om een goed inzicht in de verschillende structuren aan de achterzijde van de enkel te verkrijgen. Het nadeel van de MRI-scan is dat de voet en enkel tijdens de scan helemaal stil moeten liggen. Het is dus een ‘statisch’ onderzoek. Het is met een MRI dus niet mogelijk de bewegingsbeperking van de strakke buigpees te zien. Dat kan alleen met een echo gezien worden.
EMG
In zeldzame gevallen zal een ander onderzoek worden aangevraagd, een zogenaamd EMG (ElectroMyoGram). Met een EMG kan de functie van de zenuwbanen en spieren worden bekeken. Het EMG onderzoek van de voet is technisch gezien erg lastig, omdat hele dunne, kleine zenuwtjes moeten worden onderzocht. Het lukt niet altijd om afwijkingen te zien met een EMG, ook al is de zenuw wel aangedaan.
Drukmeting
Met een zogenaamde drukmeting kan de druk onder de voet tijdens het lopen in beeld gebracht worden. Als de grote teen niet meer goed kan meebuigen tijdens de afwikkeling komt er extra druk onder de teen.
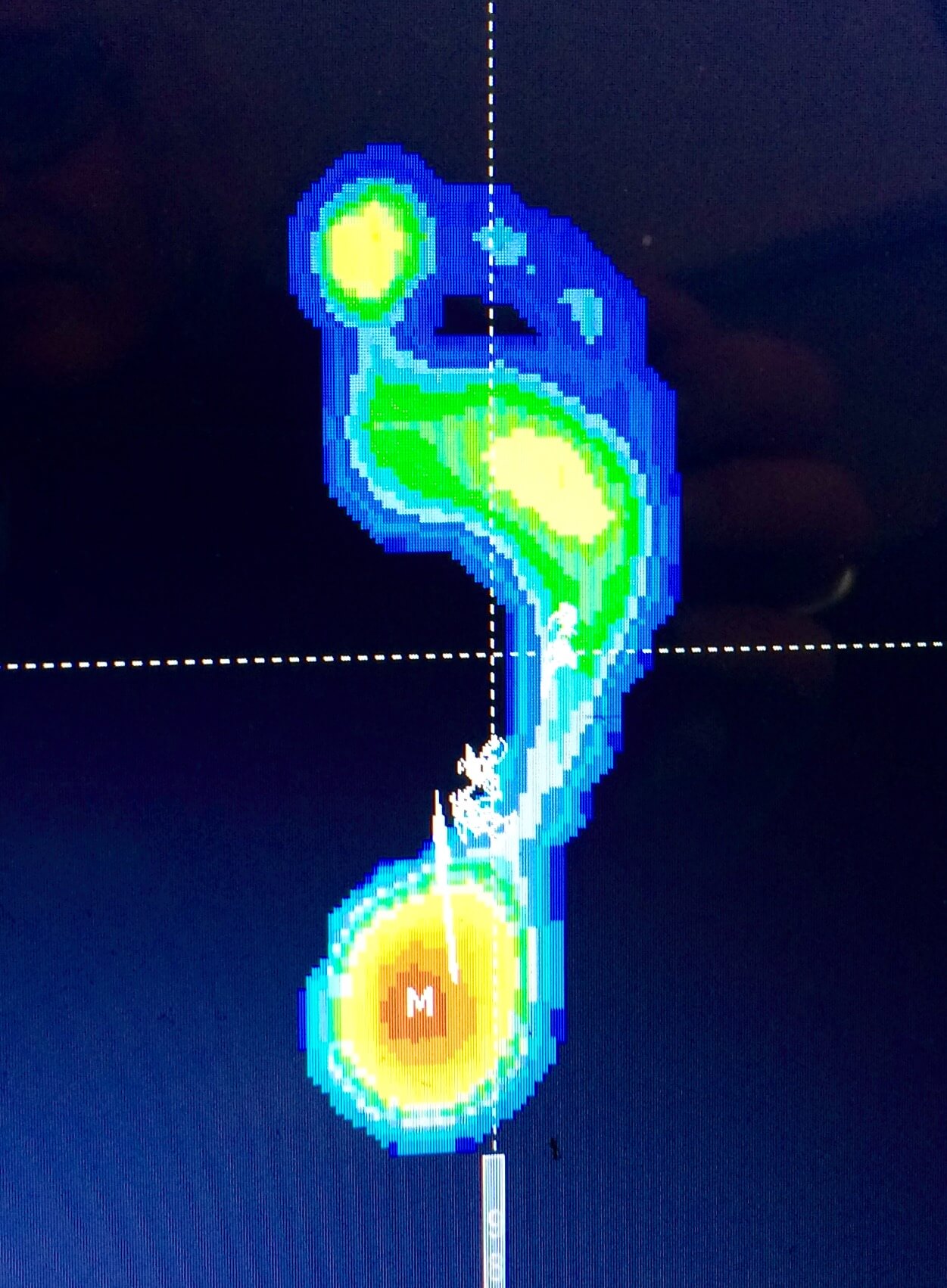
Op deze figuur ziet u hoe de grote teen meer belast wordt dan het eerste middenvoetsbeentje (de gele kleur wijst op meer belasting dan de groene kleur)
Welke behandelingen zijn er bij een te strakke buigpees?
In bijna alle gevallen zal in eerste instantie gekozen worden voor een niet-operatieve behandeling. Als dit onvoldoende resultaat geeft, kan een operatie uitkomst bieden. Met de operatie wordt getracht de grote teen soepeler te maken. Deze operatie gebeurt over het algemeen door middel van een kijkoperatie.
Behandelingen zonder operatie
Er zijn verschillende niet-operatieve behandelingen die de klachten kunnen verhelpen:
Rekoefeningen grote teen
Als de beweging van de buigpees beperkt wordt achter in de enkel door plaatselijk littekenweefsel, dan kan door middel van speciale rekoefeningen de pees vaak weer beweeglijker gemaakt worden.

Rol uw voet over een kleine bal, van de hiel naar de teen en van de teen naar de hiel.

Ga op één been staan met uw grote teen naar omhoog gebogen op een boek. Zak vervolgens langzaam door uw knie en kom weer omhoog.
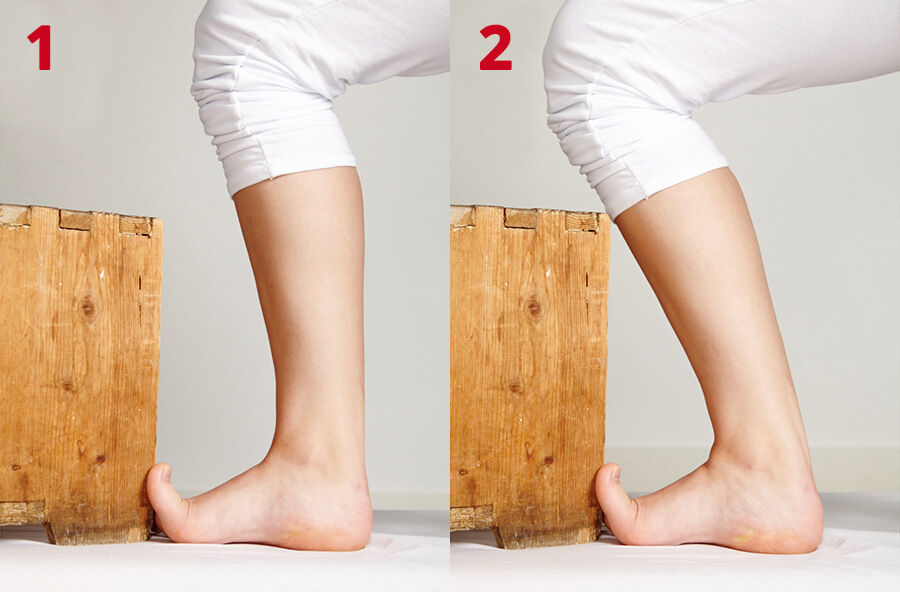
Ga op een stoel zitten met uw grote teen omhoog gebogen tegen een harde steun. Duw vervolgens uw knie naar voren, u voelt dan rek onder in uw teengewricht.
Manipulatie onderste spronggewricht
Naast de bovenstaande rekoefeningen kan de fysiotherapeut ook het onderste spronggewricht ‘mobiliseren’ (meer bewegelijk maken). Het onderste spronggewricht is een belangrijk gewricht in de achtervoet, het gewricht tussen het sprongbeen en het hielbeen. Dit is het werk van een in voet en enkelklachten gespecialiseerde fysiotherapeut.
Deze behandeling kan ondersteund worden door speciaal voor dit probleem ontworpen steunzolen van een gespecialiseerde podoloog of de podotherapeut.
Steunzolen
Tegelijk met de behandeling van de fysiotherapeut kan begonnen worden met het dragen een speciale steunzool, die het werk van de fysiotherapeut kan versterken. Het is daarbij erg belangrijk dat door deze zool de binnenzijde van de achtervoet iets wordt opgetild waarmee de stand van de achtervoet iets wordt gekanteld) en het eerste middenvoetsbeentje (die van de grote teen) juist iets omlaag geplaatst wordt ten opzichte van de andere middenvoetsbeentjes (van teen 2 t/m 5). Als de (pijn)klachten eenmaal voldoende zijn afgenomen, is deze speciale steunzool vaak niet meer nodig en kan met een ‘onderhoudszooltje’ het bereikte resultaat behouden blijven.

Voorbeeld van een steunzool
Nachtspalk
Wanneer er ook sprake is van een zogenaamd tarsaal-tunnelsyndroom kan een nachtspalk voor het onderbeen de klachten verminderen. De nachtspalk houden de voet en enkel in een comfortabele positie, waarmee zo min mogelijk rek op de zenuw komt te staan tijdens het slapen.
Behandeling met operatie
Met een kijkoperatie van de enkel wordt getracht de lange buigpees van de grote teen zijn normale functie (terug) te laten krijgen. Als de lange buigpees normaal kan bewegen kan de normale werking van de voet worden hersteld.
De kijkoperatie vindt plaats met een ruggenprik of onder narcose. De operatie wordt via de achterzijde van de enkel uitgevoerd via twee kleine sneetjes in de huid. U wordt hiervoor op de buik gelegd. Er wordt een kijkbuis naar binnen gebracht. Door de kijkbuis in de enkel te bewegen, kan de enkel aan de binnenzijde worden bekeken. Via deze kijkbuis wordt ook wat spoelvloeistof in de enkel ingebracht. Hierdoor ontstaat er een ruimte (een ‘waterbubbel’) waardoor al het weefsel goed zichtbaar wordt. Met behulp van wat kleine andere instrumenten kan nu het overtollige weefsel worden verwijderd. Als dat nodig is, wordt met een speciale frees het enkelkanaal waar de pees doorheen loopt wat wijder gemaakt.
De operatie duurt meestal een half uur. De kleine sneetjes worden gehecht en om de enkel wordt een drukverband aangelegd. De operatie vindt plaats in dagbehandeling. Dat betekent dat u één tot twee uur voor de operatie aanwezig bent en ongeveer twee uur na operatie wanneer u zich weer goed voelt naar huis mag.
Na de operatie
Bij ontslag krijgt uw een platte revalidatieschoen, hiermee mag u gewoon lopen. Daarbij is het handig om krukken te gebruiken. Let op, krukken moet u zelf mee nemen!
Na de operatie kan het zijn dat het verband wat doorlekt. Dat komt omdat tijdens de operatie spoelvloeistof in de enkel wordt gebracht en dit vocht moet er ook weer uit. Dit water mengt zich met uw bloed, daardoor lijkt het alsof u bloedt. Dit lijkt altijd meer dan het werkelijk is. Mocht het verband doorlekken dan is het verstandig om er nog een verband overheen te doen.
Hersteltijden
Onderstaand schema moet worden gezien als een indicatie van de hersteltijden en kan variëren per persoon, dit is afhankelijk van individuele omstandigheden zoals de ernst van uw klachten, uw leeftijd en wat u allemaal doet, zoals werk en sportbeoefening.
Na de vijfde dag is het verstandig om met de fysiotherapeut te gaan oefenen zodat de beweging van de enkel snel op gang komt en de balans van de enkel snel wordt hersteld. Bovendien is het van belang dat de enkel en het onderbeen weer sterk worden en dat u zo snel mogelijk leert de enkel en voet weer normaal te belasten.
Het is verstandig de eerste drie maanden na de operatie geen steunzolen te gebruiken. Pas na drie maanden zal beoordeeld worden of steunzolen zinvol zijn en hoe deze steunzool eruit zou moeten zien.
| Verblijf in ziekenhuis | |
|---|---|
| In de meeste gevallen | Dagbehandeling |
| Bij rust hoog houden van de voet | |
| In de meeste gevallen | 14 dagen |
| Drukverband | |
| In de meeste gevallen | 5 dagen |
| Hechtingen verwijderen | |
| In de meeste gevallen | Geen, zelf oplosbare hechtingen |
| Fysiotherapie | |
| In de meeste gevallen | Ja, vanaf dag 5 na de operatie |
| Ziekteverlof werk | |
| Zittend werk | 1 - 2 weken na de operatie |
| Staand werk | 6 - 12 weken na de operatie |
| Zwelling van de voet | |
| In de meeste gevallen | 4 weken na de operatie |
| Schoeisel | |
| Platte revalidatieschoen | Vanaf dag 1 |
| Wijde geveterde schoen | Ongeveer tot 4 weken na de operatie |
| Normale schoen | Zodra deze weer past |
| Resultaat van de operatie | |
| Goed | 2 maanden na de operatie |
| Beter | 4 maanden na de operatie |
| Best | 6 maanden na de operatie |
Complicaties
Bij iedere operatie kunnen complicaties optreden maar de specialist zal te allen tijde proberen de kans hierop zo klein mogelijk te houden. Zij mogen echter niet onvermeld blijven. Hieronder volgt een lijstje van de meest voorkomende complicaties, zoals deze in de literatuur worden beschreven.
- Vertraagde wondgenezing en oppervlakkige of diepe wondinfectie: 1-2%.*
- Pijnlijk litteken, doof gevoel ter plaatse van het litteken. Er kan altijd door een paar kleine zenuwtakjes van de huid worden gesneden. Soms komt het gevoel weer terug (dit kan 1,5 jaar duren), soms blijft de huid wat dover aanvoelen.
- Pijnklachten van de achillespees en/of hiel. Deze klachten zijn meestal tijdelijk van aard en komen bij 5% van de patiënten voor.
- Onvoldoende pijn- en/of klachtenvermindering.


 Facebook
Facebook